您的账号已在其他设备登录,您当前账号已强迫下线,
如非您本人操作,建议您在会员中心进行密码修改
病因
病理
(1)浸润为主型:肿瘤如蟹足样向周围组织浸润,切面凹陷,质硬,边界不清。
(2)膨胀为主型:肿瘤向周围组织呈推挤性生长,边界较清楚,质较软。
(3)囊性乳头状型:肿瘤呈囊性,其中有多少不等的乳头状组织突向囊腔,质软,囊内含棕褐色液体。
(4)粉刺样型:病变较广泛,可无明显边界,挤压病变区有黄色泥样物溢出。
(5)黏液样型:肿瘤边界清楚,切面有光泽,呈半透明胶冻样。
(6)乳头湿疹样型:乳头糜烂、渗液、结痂,严重者乳头及及乳晕溃烂。
(7)多灶型:同一乳腺内有存在两个或两个以上互不相连的癌灶。
2.病理组织学类型
2003版WHO乳腺癌病理类型
| 浸润性导管癌 | 大汗腺癌 |
| 混合型癌 | 化生性癌 |
| 多形性癌 | 纯上皮化生性癌 |
| 伴有破骨巨细胞的乳腺癌 | 鳞癌 |
| 伴有绒癌特征的癌 | 伴有梭形细胞化生的癌 |
| 伴有黑素特旺的癌 | 腺鳞癌 |
| 浸润性小叶癌 | 黏液表皮样癌 |
| 小管癌 | 上皮/间质混合性化生性癌 |
| 浸润性筛状癌 | 富于脂质的癌 |
| 髓样癌 | 分泌性癌 |
| 黏液癌和其他分泌黏液的癌 | 嗜酸细胞癌 |
| 黏液腺癌 | 腺样囊性癌 |
| 黏液性囊腺癌和柱状细胞黏液癌 | 腺泡细胞癌 |
| 印戒细胞癌 | 富于糖原的透明细胞癌 |
| 神经内分泌癌 | 皮脂腺癌 |
| 实体性神经内分泌癌 | 炎性乳癌 |
| 非典型类癌 | |
| 小细胞癌/燕麦细胞癌 | |
| 大细胞神经内分泌癌 | |
| 浸润性乳头癌 | |
| 浸润性微乳头癌 |
2.淋巴转移
3.血行转移
病史要点
详细询问患者月经史 婚育史。
婚育史。
乳房是否受过外伤,有无炎症或肿瘤病史;是否患过子宫或甲状腺功能性疾病。
询问乳腺肿物发现的时间,有无疼痛,疼痛与月经周期的关系 肿物生长速度;乳头有无溢液或糜烂;是否作过活检
肿物生长速度;乳头有无溢液或糜烂;是否作过活检 其病理诊断结果。
其病理诊断结果。
症状要点
1.乳腺肿块
多为单发,质硬,边缘不规则,表面欠光滑,大多数为无痛性肿块。
2.乳头溢液
乳头溢液可呈浆液性、水样、乳汁样或血性。
3.皮肤改变
可出现“酒窝征”、“橘皮样改变”及“皮肤卫星结节”改变。
4.乳头和乳晕异常
可见乳头回缩凹陷、乳头糜 等改变。
等改变。
查体要点
注意两侧乳房外形、大小及位置是否对称;皮肤有无红肿、静脉曲张、卫星状结节及溃破等;两侧乳头位置是否处于同一高度,有无回缩及糜烂。触诊时动作应轻柔,疑诊乳腺癌时挤压可能促进癌细胞进入血流发生播散。可触及单个或多个肿物,呈片状、球形或不规则结节状,边界清楚或不清楚,注意检查肿物的活动度,并分别记录肿物的位置及大小。自乳腺周围向乳晕部轻轻挤压,以检查有无乳头溢液。
2.淋 结检查
结检查
包括腋窝淋 结检查及锁骨上淋
结检查及锁骨上淋 结检查。
结检查。
辅助检查
实验室检查
影像学检查
对35岁以下、无明确乳腺癌高危因素或临床查体未见异常的妇女,不建议行乳腺X线检查。
其检查适应证为:乳腺肿块、硬化,乳头溢液,乳腺皮肤异常,局部疼痛或肿胀;筛查发现的异常改变;良性病变的短期随诊;乳房修复重建术后;乳腺肿瘤治疗时及其他需要进行放射检查或放射科医师会诊的情况。
通过对肿块、密度、钙化、结构扭曲等常见征象进行总体评估,按BI-RADS分为0~6级,分级越高,乳腺癌的可能性越大。
2.乳腺超声检查
超声检查无放射损害,对年轻女性,尤其是妊娠期、哺乳期妇女更为适宜,且能多次重复检查。乳腺癌超声检查表现:边界清或不清,外形不规则或呈立体状,边缘成角或呈蟹足状,肿瘤无包膜,但周边有时可见厚薄不均的高回声晕;内部多呈低回声,后方回声可有衰减。彩色多普勒可见肿瘤内部及边缘丰富的粗大血流。
3.乳腺MRI检查
MRI检查软组织分辨率较高,可鉴别乳腺良性和恶性病变;可用 乳腺癌分期评估,确定乳腺肿瘤范围;初诊时可用
乳腺癌分期评估,确定乳腺肿瘤范围;初诊时可用 筛查对侧乳腺肿瘤。
筛查对侧乳腺肿瘤。
其他检查
包括超声引导下穿刺活检及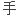 术活检。
术活检。
2.乳管内视镜检查
适用于自发性乳头血性或浆液性溢液患者。
临床类型
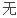
分期
TNM分类
| T | 原发肿瘤 |
| Tx | 原发肿瘤无法确定(例如已切除) |
| TO | 原发肿瘤未查出 |
| Tis | 原位癌 |
| Tis(DCIS) | 导管原位癌 |
| Tis(LCIS) | 小叶原位癌 |
| Tis(Paget) | 不伴肿块的乳头Paget病(注:伴有肿块的Paget病根据肿块大小进行分期) |
| T1 | 肿瘤最大直径≤2cm |
| T1mic | 微小浸润性癌,最大直径≤0.1cm |
| T1a | 0.1cm<肿瘤最大直径≤0.5cm |
| T1b | 0.5cm<肿瘤最大直径≤1.Ocm |
| T1c | 1.0cm<肿瘤最大直径≤2.0cm |
| T2 | 2.0cm<肿瘤最大直径≤5.0cm |
| T3 | 肿瘤最大直径>5.0cm |
| T4 | 不论肿瘤大小,直接侵犯胸壁或皮肤(胸壁包括肋骨、肋间肌、前锯肌,但不包括胸肌) |
| T4a | 侵犯胸壁 |
| T4b | 患侧乳房皮肤水肿(包括橘皮样变)、溃破或卫星状结节 |
| T4c | T4a和T4b并存 |
| T4d | 炎性乳腺癌 |
| N | 区域淋巴结 |
| Nx | 区域淋巴结无法分析(例如已被切除) |
| NO | 区域淋巴结无转移 |
| N1 | 同侧腋淋巴结转移,可活动 |
| N2 | 同侧转移性腋淋巴结相互融合,或与其他组织固定;或临床无证据显示腋淋巴结转移的情况下,存在临床明显的内乳淋巴结转移 |
| N2a | 同侧转移性腋淋巴结相互融合,或与其他组织固定 |
| N2b | 临床无证据显示腋淋巴结转移的情况下,存在临床明显的内乳淋巴结转移 |
| N3 | 同侧锁骨下淋巴结转移;或有临床证据显示腋淋巴结转移的情况下,存在临床明显的内乳淋巴结转移;或同侧锁骨上淋巴结转移,伴或不伴腋淋巴结或内乳淋巴结转移 |
| N3a | 同侧锁骨下淋巴结转移及腋淋巴结转移 |
| N3b | 同侧内乳淋巴结及腋淋巴结转移 |
| N3c | 同侧锁骨上淋巴结转移 |
| M | 远处转移 |
| Mx | 不能肯定有无远处转移 |
| M0 | 无远处转移 |
| M1 | 有远处转移(包括锁骨上淋巴结转移) |
| O期 | Tis NO MO |
| Ⅰ期 | T1 NO MO |
| ⅡA期 | TO Nl MO |
| T1 N1 MO | |
| T2 NO MO | |
| ⅡB期 | T2 N1 MO |
| T3 NO MO | |
| ⅢA期 | TO N2 MO |
| T1 N2 MO | |
| T2 N2 MO | |
| T3 N1~2 MO | |
| ⅢB期 | T4 NO MO |
| T4 N1 MO | |
| T4 N2 MO | |
| ⅢC期 | 任何T N3 MO |
| Ⅳ期 | 任何T 任何N M1 |
鉴别诊断
乳腺良性增生病多发生于30~50岁,青春期及绝经后则少见,临床上主要表现为乳房疼痛。乳腺癌肿物质地较硬,一般无压痛,平均发病年龄较良性增生病晚,临床上不能鉴别时需依靠病理诊断才能明确。
2.乳腺导管内乳头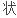 瘤
瘤
乳腺导管内乳头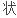 瘤是发生于乳腺导管内上皮的良性肿瘤。自发性乳头溢液是乳腺导管内乳头
瘤是发生于乳腺导管内上皮的良性肿瘤。自发性乳头溢液是乳腺导管内乳头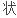 瘤最常见和最主要的临床症
瘤最常见和最主要的临床症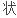 ,需与早期仅表现为乳头溢液的乳腺癌鉴别,乳腺癌侵犯导管引起的乳头溢液以清水样、浆液性、浆液血性和血性多见。
,需与早期仅表现为乳头溢液的乳腺癌鉴别,乳腺癌侵犯导管引起的乳头溢液以清水样、浆液性、浆液血性和血性多见。
3.乳腺恶性淋巴瘤
好发年龄为50~60岁,女性多见,常为单发。临床表现常为迅速增大的肿块,有时可占据整个乳房,肿块呈巨块或结节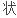 、分叶
、分叶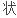 ,边界清楚,有弹性,与皮肤及乳房等无粘连。肿块巨大时表面皮肤菲薄,血管扩张,并引起破溃。腋淋巴结亦可同时受累。临床诊断常较困难。X线片常与其他恶性肿瘤不易区分,需经病理切片才能明确。
,边界清楚,有弹性,与皮肤及乳房等无粘连。肿块巨大时表面皮肤菲薄,血管扩张,并引起破溃。腋淋巴结亦可同时受累。临床诊断常较困难。X线片常与其他恶性肿瘤不易区分,需经病理切片才能明确。
4.浆细胞性乳腺炎
浆细胞性乳腺炎是乳腺组织的化学性非细菌性炎性病变,炎性细胞以浆细胞为主。哺乳障碍、乳房外伤、炎症、内分泌失调及乳房退行性变等各种原因引起的乳腺导管阻塞,导致乳管内脂性物质溢出管外,进入管周组织而造成无菌性炎症。急性期突然乳痛、红肿、乳头内陷、腋淋巴结可肿大,易被误诊为炎症乳腺癌。当病变局限急性炎症消退,乳内有肿块,且可与皮粘连,也易误诊为乳腺癌。
5.乳腺肉瘤
乳腺肉瘤多以乳房内无痛性肿块为首发症 ,部分生长迅速的肿瘤在就诊时可占据整个乳房;病程长短不一,有的长达30年以上,有的肿瘤生长迅速,短期内迅速增大;多为单侧发病,双侧极少;肿瘤边界相对较清楚,质地较乳腺癌为软,一般无乳头凹陷及皮肤和胸肌的累及;肿瘤较大时,可压迫局部皮肤,使之紧张、变薄、发亮和发红,有明显的浅表静脉扩张,最终可致局部破溃。乳腺肉瘤较少发生腋窝淋巴结转移,其主要沿血道转移至肺、骨、肝、脑等。
,部分生长迅速的肿瘤在就诊时可占据整个乳房;病程长短不一,有的长达30年以上,有的肿瘤生长迅速,短期内迅速增大;多为单侧发病,双侧极少;肿瘤边界相对较清楚,质地较乳腺癌为软,一般无乳头凹陷及皮肤和胸肌的累及;肿瘤较大时,可压迫局部皮肤,使之紧张、变薄、发亮和发红,有明显的浅表静脉扩张,最终可致局部破溃。乳腺肉瘤较少发生腋窝淋巴结转移,其主要沿血道转移至肺、骨、肝、脑等。
治疗原则
 的综合治疗模式。
的综合治疗模式。1.非浸润性乳腺癌的治疗原则
非浸润性乳腺癌主要包括小叶原位癌和导管原位癌。小叶原位癌,原则上有家族遗传乳腺癌史的患者建议行双侧乳房切除+Ⅰ期 建,其他患者密切随诸访或采用他莫昔芬化学预防;导管原位癌的治疗方案包括乳房切除、单纯肿块切除、肿块切除+术后乳腺放疗。
建,其他患者密切随诸访或采用他莫昔芬化学预防;导管原位癌的治疗方案包括乳房切除、单纯肿块切除、肿块切除+术后乳腺放疗。
2.Ⅰ、Ⅱ期乳腺癌的治疗原则
主张采用手术、化疗、放疗、内分泌、靶向治疗相结合的综合治疗,其中手术治疗仍是目前治疗的关键。
3.Ⅲ期乳腺癌的治疗原则
目前多主张先行诱导化疗,其后,根据患者具体情况,再行原发癌手术切除或放射治疗;然后再行适当时期的辅助化疗或内分泌治疗。
4.转移性或复发性乳腺癌的治疗原则
对转移性患者的治疗原则为全身化疗、内分泌治疗及靶向治疗结合姑息性放疗,必要时进行姑息性手术。孤立性局部-区域复发患者的治疗原则为手术切除(如果有手术可能),放疗和全身化疗、内分泌治疗以及必要时靶向治疗。
一般治疗
 症治疗。
症治疗。
药物治疗
(1)术后辅助化疗
1)适应证:①腋窝淋巴结阳性:对淋巴结转移数目较少(1~3个)的绝经后患者,若具有受体阳性、HER-2阴性、肿瘤较小、肿瘤分级Ⅰ级等其他多项预后较好的因素,或者患者无法耐受或不适合化疗,也可考虑单用内分泌治疗。②对淋巴结阴性乳腺癌,术后辅助化疗只适用于具有高危复发风险因素的患者:年龄<35岁、肿瘤直径≥2cm、分级Ⅱ~Ⅲ级、脉管瘤栓、HER-2阳性、ER/PR阴性等,对于肿瘤直径1~2cm的患者需做基因检测。
2)化疗方案:首选含蒽环类药物的联合化疗方案,如CAF(环磷酰胺+阿霉素+5-FU)方案及AC(阿霉素+环磷酰胺)方案;蔥环类与紫杉类药物联合化疗方案,如TAC(多西他赛+阿霉素+环磷酰胺)方案、AC-P(阿霉素+环磷酰胺,序贯紫杉醇)方案及CEF-T(环磷酰胺+表阿霉素+5-FU,序贯多西他赛)方案;非蔥环类联合化疗方案,如CMF(环磷酰胺+甲氨蝶呤+5-FU)方案及TC(多西他赛+环磷酰胺)方案。
(2)新辅助化疗:指在手术或手术加局部放射治疗前,首先进行全身化疗,有望降低肿瘤临床分期,提高切除率和保乳率。术后辅助化疗方案均适用于新辅助化疗。
2.内分泌治疗
(1)适应证:适用于晚期,复发性乳腺癌,激素受体测定阳性者,尤其是绝经后患者,手术到复发间期较长,皮肤、软组织及骨转移者。内分泌治疗的不良反应比化疗少,且其疗效较持久。
(2)绝经前患者:常用促性腺激素释放激素类似物及丙酸睾酮、氟羟甲睾酮、三苯氧胺,首选三苯氧胺。
(3)绝经后患者:常用三苯氧胺,芳香化酶抑制剂、孕酮类及皮质酮类药物,其中,第三代芳香化酶抑制剂为首选,不能耐受芳香化酶抑制剂者选用三苯氧胺。
3.靶向治疗
手术治疗
 则
则手术范围包括乳腺和腋窝淋巴结两部分。乳腺手术有肿瘤扩大切除和全乳切除。腋窝淋巴结可行前哨淋巴结活检和腋窝淋巴结清扫,除 位癌外均需了解腋窝淋巴结状况。
位癌外均需了解腋窝淋巴结状况。
2.手术方式
(1)乳房切除术:主要采用乳腺癌改良根治术,传统根治术由于破坏性较大,已很少采用。
实施改良根治术过程中,若发现肿瘤与胸肌粘连或腋淋巴结肿大并证实为转移者,可改变术式为根治术;对曾接受新辅助化疗的局部晚期乳腺癌患者,一般均建议实施根治术。
(2)乳腺癌保乳手术
1)适应证:适用于患者有保乳意愿,乳腺癌可以完整切除,达到阴性切缘,并可获得良好的美容效果。35岁以下患者乳腺癌复发的风险相对较高,在选择保乳时,应与患者充分沟通。
2)禁忌证:既往接受过乳腺或胸壁放射治疗;妊娠期需放射治疗;病变广泛,无法完整切除;最终切缘阳性为保乳手术的绝对禁忌证;相对禁忌证包括肿瘤直径>5cm和累及皮肤的活动性结缔组织病,尤其是硬皮病和红斑狼疮。
(3)腋窝淋巴结的外科手术:临床检查腋窝淋巴结无明确转移的患者,可做前哨淋巴结活检替代腋窝淋巴结清扫。若前哨淋巴结活检阳性,可进行腋窝淋巴结清扫:若前哨淋巴结阴性,则腋窝不需再手术。
(4)乳房修复与重建手术:可行乳腺癌根治性手术Ⅰ期乳房修复与重建或Ⅱ期重建。
其他治疗
乳腺癌的放疗技术主要包括乳腺/胸壁照射和区域淋巴结照射。
1.保乳手术后的放射治疗
乳腺原发癌局部切除合并腋淋巴结清除术后,需行乳房区切线照射;病理组织学证实腋淋巴结阳性时,需补加内乳及锁骨上下区照射。
2.根治性手术后的放射治疗
(1)术后病理检查腋淋巴结阴性时,不行术后放疗。
(2)术后病理检查腋淋巴结阳性时,术后照射内乳区及锁骨上下区。
(3)腋阳性淋巴结≥4个时,除区域放疗外,补加胸壁切线照射或用电子束垂直照射。
3.复发和转移癌的放射治疗
(1)胸壁复发癌:胸壁复发无论是单个或多个复发灶,均应给 同侧全胸壁照射。
同侧全胸壁照射。
(2)区域淋巴结复发,给 常规照射。
常规照射。
(3)骨转移:放射治疗对骨转移有很好的疗效。
(4)脑转移:无论是单发或多发脑转移灶,均作全脑对穿照射。
(5)肺转移:单发肺转移灶时选择放疗,同时配合适宜化疗和内分泌治疗。
指南要点 -乳腺癌随诊随访管理
指南要点 -乳腺癌随诊随访管理